
Informationen zu Steißbeinfistel (Sinus pilonidalis)
Autor: PD Dr. med. R.J. Weinel
Der Sinus pilonidalis (SP), umgangssprachlich auch als Steißbeinfistel bezeichnet, ist einchronisch-entzündliche Erkrankung, welche primär die Steißbeinregion, die Rima ani(Gesäßfalte), betrifft. Pathomorphologisch handelt es sich um ein subkutanes, blindendendes oder komplex verzweigtes Fistel- und Gängesystem, das durch eine Fremdkörperreaktion auf eingedrungene Haare entsteht. Die Erkrankung manifestiert sich typischerweise nach der Pubertät und weist eine signifikant höhere Inzidenz bei Männern auf (M:F-Ratio ca. 3:1).
Eine Steißbeinfistel, die keine Beschwerden verursacht (blande ist) bedarf keiner Behandlung!
Ätiopathogenese
Die Ätiologie des Sinus pilonidalis ist Gegenstand langjähriger Diskussionen. Die veraltete kongenitale Theorie, die von epithelialen Gewebsresten (Epithelzysten) aus der Embryonalentwicklung ausging, gilt heute als weitgehend widerlegt.
Die moderne, evidenzbasierte Pathogenese basiert auf der “Acquired Hair Penetration” Theorie (Bascom, 1980). Demnach handelt es sich um eine erworbene Erkrankung. Der Pathomechanismus wird wie folgt beschrieben:
Folliukläre Okklusion: Die primäre Läsion ist häufig ein dilatierter oder okkludierter Haarfollikel in der Rima ani.
Haarpenetration: Lose, terminale Haarschäfte, die durch Mazeration und Reibung (Scherkräfte) in der tiefen Gesäßfalte frakturieren, penetrieren die Haut. Sie dringen mit dem spitzen Ende (Wurzel) voran durch die geschwächte Follikelöffnung oder direkt durch die Haut in die Subkutis ein.
Fremdkörpergranulom: Der Körper erkennt das (eigentlich körpereigene) Keratin als Fremdmaterial. Es kommt zu einer ausgeprägten Fremdkörperreaktion (Granulombildung) und zur sterilen Abszedierung.
Sinusformation: Durch die chronische Entzündung und den Versuch des Körpers, das Material abzustoßen, bildet sich ein epithelialisierter Gang (Sinus) aus, der sich kranialwärts (Richtung Steißbein) erstreckt. Diese Gänge sind typischerweise “blind” und enden im subkutanen Fettgewebe. Die primären Öffnungen in der Mittellinie werden als “Pits” bezeichnet. Sekundäre Öffnungen (Drainageöffnungen) können sich lateral der Mittellinie bilden.
Risikofaktoren und Epidemiologie
Die Prävalenz des SP ist am höchsten bei jungen Erwachsenen (Inzidenzgipfel zwischen dem 20. und 30. Lebensjahr). In der Literatur identifizierte Risikofaktoren (Cochrane Reviews, Kohortenstudien) umfassen:
Positive Familienanamnese (genetische Prädisposition für Follikelstruktur oder Haarqualität)
Adipositas (erhöhter BMI)
Tiefe Rima ani (verstärkte Mazeration und Reibung)
Starker Hirsutismus (erhöhtes Angebot an penetrierenden Haaren)
Sedentäre Lebensweise (z. B. “Jeep disease” im 2. Weltkrieg; anhaltender Druck auf die Region)
Klinische Manifestation und Diagnostik
Die Klinik des Sinus pilonidalis ist heterogen und wird oft in zwei Hauptformen unterteilt:
Akut abszedierender Sinus pilonidalis: Eine akute, hochschmerzhafte, gerötete Schwellung in oder neben der Rima ani. Der Patient kann Allgeiensymptome, wie Fieber und Schwäche zeigen. Dies stellt eine Notfallindikation zur Inzision dar.
Chronischer Sinus pilonidalis: Charakterisiert durch reizlose oder chronisch sezernierende “Pits” in der Mittellinie. Es kann zu intermittierender (sero-)purulenter Sekretion, Mazeration und Juckreiz kommen. Rezidivierende Abszedierungen sind häufig.
Die Diagnostik erfolgt primär klinisch durch Inspektion und Palpation der Rima ani. Apparative Diagnostik (Sonographie, MRT) ist in der Regel nur bei komplexen Rezidiven oder bei Verdacht auf tiefe präsakrale Ausbreitung (Differenzialdiagnose: perianale Fistel, M. Crohn) indiziert.
Differentialdiagnostik der Steißbeinfistel
Akne inversa:
Diese chronische Hauterkrankung betrifft vor allem die Achseln, Leisten und Genitalregion, kann aber auch im Gesäßbereich auftreten. Im Gegensatz zum Sinus pilonidalis, der durch eingewachsene Haare verursacht wird, entsteht die Akne inversa auf dem Boden einer fehlregulierten Immunreaktion. Typisch sind wiederkehrende Abszesse und Fisteln von den Haarbälgen/Haarwurzeln ausgehend, oft bei Rauchern. Besonders wichtig: Akne inversa betrifft meist mehr als einen Hautbereich und ist schwerer zu behandeln als eine Steißbeinfistel, da mit der Entfernung des Herdes die Ursache nicht behandelt wird.
Analfisteln:
Analfisteln entwickeln sich im Bereich des Analkanals und werden durch Entzündungen von kleinen Drüsen (Proktodealdrüsen) im Anus ausgelöst. Obwohl auch sie Fistelgänge und Abszesse verursachen, haben Analfisteln nichts mit einer Steißbeinfistel zu tun. Gelegentlich kann die Unterscheidung zwischen Analfistel und Steißbeinfistel schwierig sein.
Psoriasis inversa:
Bei Schuppenflechte (Psoriasis) können in der Gesäßfalte oder rund um den Anus schmerzhafte Einrisse der Haut auftreten, sogenannte Rhagaden. Kllassisch und diagnostisch beweisend ist die erosive Rhagade in der Mittellinie vom Anus aus in Richtung Steiß ziehend (Psoriasis inversa). Anders als die typischen, schuppenden Plaques der Psoriasis ähneln diese Manifestationen einem unspezifischen Ekzem und können eitrig wirkendes Sekret absondern.
Herpes simplex:
Eine Herpesentzündung kann in der Phase der Abheilung ebenfalls zu Verwechslungen führen. Nachdem die Bläschen geplatzt sind, können die verbleibenden Wunden wie Fistelöffnungen aussehen und an eine Steißbeinfistel denken lassen.
Therapeutische Strategien
Die Wahl des Verfahrens richtet sich nach dem Stadium (akut vs. chronisch) und der Ausprägung der Erkrankung.
Akuttherapie (Abszess)
Die Therapie der Wahl bei der akuten Abszedierung ist die Inzision und Drainage in Lokalanästhesie. Es wird oft eine dezentrale (laterale) Inzision empfohlen, um die Mittellinie für eine spätere definitive Sanierung zu schonen. Eine simultane Antibiose ist nur bei Immunsuppression oder schweren systemischen Zeichen indiziert. Die Inzision ist eine rein palliative Maßnahme; die Rezidivrate ohne definitive Sanierung ist extrem hoch.
Definitive elektive Therapie (Chronischer Sinus)
Allen Operationsverfahren eigen ist eine relativ hohe Rezidivrate von 15%-30%. Es gibt kein eindeutig überlegenes Verfahren. Vielmehr sollte die Erfahrung des Operateurs das im Einzelfall am besten geeignete Verfahren wählen. Alle Operationsverfahren können ambulant durchgeführt werden. Meist genügt eine örtliche Betäubung (Lokalanästhesie), ggf. kombiniert mit einer sog. Analgosedierung, sodaß eine förmliche Narkose meist nicht erforderlich ist.
a) Exzisionsverfahren:
Breite Exzision mit sekundärer Wundheilung: Dies ist das am häufigsten angewandte Verfahren. Das betroffene Areal wird vollständig entfernt. Dies kann zu großen Wunden und einer langen Heilungsdauer (Monate) und hohen Rezidivraten führen, wenn die Wundpflege vernachlässigt wird.
Exzision mit primärem Mittellinienverschluss: Diese Verfahren wurden aufgrund von Wundheilungsstörungen (Spannung, schlechte Vaskularisierung, Mazeration) und den höchsten Rezidivraten (bis 40 %) verlassen.
b) Plastisch-rekonstruktive:
Limberg-Plastik (Rhomboidexzision): Nach rhomboidförmiger Exzision des Sinus wird ein lokaler Transpositionslappen (Faszien-Haut-Lappen) mobilisiert, um den Defekt zu decken. Die Narbe liegt lateral der Rima ani, welche abgeflacht wird.
Karydakis-Plastik: Eine asymmetrische Exzision mit primärem Wundverschluss, der die Naht ebenfalls lateral der Mittellinie platziert.
V-Y-Plastik: Ein weiteres Lappenplastik-Verfahren zur Defektdeckung und Abflachung der Rima.
c) Minimal-invasive Verfahren:
Diese Verfahren gewinnen bei limitierten Befunden (wenige Pits, kein akuter Abszess) zunehmend an Bedeutung, da sie eine schnelle Rekonvaleszenz (“Return to Work”) ermöglichen.
Pit-Picking (Bascom I/II): Hierbei werden nur die primären Pits in der Mittellinie exzidiert (gestanzt) und die subkutanen Gänge über eine laterale Inzision ausgeräumt (Kürettage). Die Wunden sind minimal.
Endoskopische Verfahren (EPSiT): Mittels eines Fistoskops wird der Sinustrakt visualisiert, gespült, die Haare entfernt und das Granulationsgewebe unter Sicht thermisch (Hochfrequenzstrom) ablatiert.
Laserverfahren (z. B. SiLaC®): Ähnlich EPSiT, jedoch erfolgt die Ablation des Sinusepithels durch eine radial abstrahlende Laserfaser, die in den Trakt eingeführt wird.
Prognose und Rezidivmanagement
Die Prognose des Sinus pilonidalis hängt entscheidend vom gewählten Operationsverfahren und der anschliessenden sorgfältigen Wundpflege ab. Während plastische Lappenplastiken die niedrigsten Rezidivraten aufweisen, bieten minimal-invasive Techniken eine deutlich geringere Morbidität bei leicht erhöhten Rezidivraten (im Vergleich zu Lappenplastiken, aber signifikant besser als Midline-Verfahren). Eine dauerhafte Haarentfernung (z. B. Laserepilation) in der Sakralregion kann das Risiko des Wiederauftretens von Steißbeinfisteln verringern.
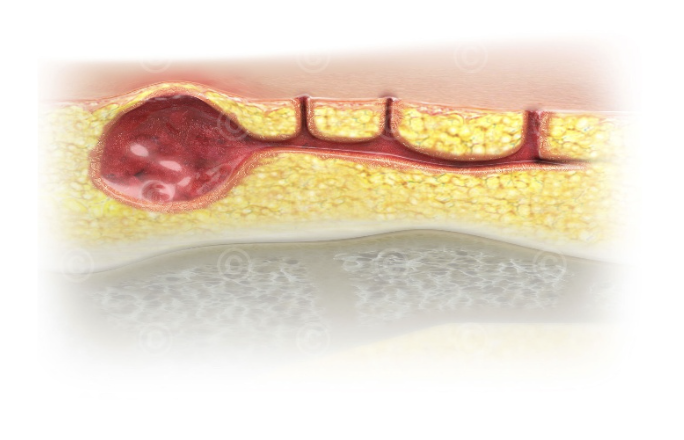
Steißbeinfistel mit Abszeßhöhle und Fistelöffnungen
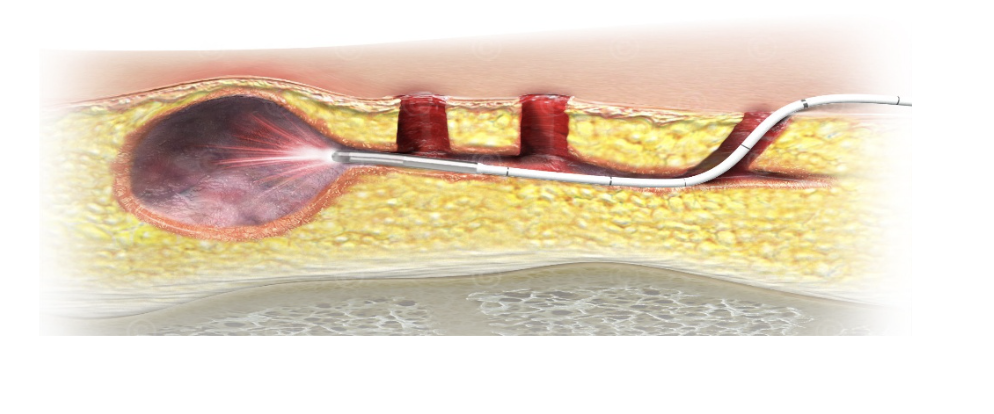
Schematische Darstellung der Behandlung einer Steißbeinfistel mit einer Lasersonde